
C’est le triptyque infernal des «maladies hydriques» : une eau contaminée, des aliments contaminés par l’eau et des mains sales. Ces éléments se combinent traditionnellement pour favoriser les maladies liées à des virus, des bactéries ou des parasites.
Ces pathologies sont très répandues dans les zones tropicales et en particulier dans les villes où les conditions d’hygiène sont dégradées. Logiquement, elles sont donc présentes à Mayotte et la crise de l’eau actuelle ne peut que les booster. Même si l’ARS n’a pas encore publié de chiffres, nous avons tous constaté autour de nous, un grand nombre de personnes concernées par la «gastro».
L’origine de la recrudescence de ces diarrhées aiguës ne fait pas de doute. Les difficultés pour accéder à une eau courante de qualité dans huit communes du sud pose évidemment des problèmes d’hygiène. N’avoir de l’eau chez soi qu’un jour sur trois ne facilite pas, par exemple, le lavage des mains après être allé aux toilettes. Or, les gastro-entérites sont essentiellement causées par des germes issus des matières fécales. Des mains contaminées et non lavées vont ensuite contaminer à leur tour tous les objets du quotidien, à la maison, au travail et dans les lieux publics.
Ces diarrhées sont la plupart du temps ponctuelles et passent en quelques jours. Mais des cas sévères ont été enregistrés, entraînant des hospitalisations au CHM.
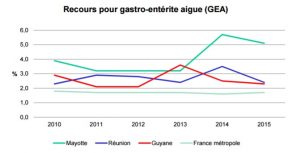
Cette recrudescence intervient alors que Mayotte est déjà très exposée habituellement à la gastro.
Certaines semaines, jusqu’à 5% des consultations médicales concernent des diarrhées aigües d’enfants de moins de 5 ans, selon le réseau d’observation des médecins. De même, les pharmaciens constatent des ventes anormalement importantes d’anti-diarrhéiques par rapport au nombre de clients. Ils peuvent représenter jusqu’à 4% des ventes hebdomadaire totales de médicaments.
Les enseignements de la crise de 2000
La gastro est une maladie liée au manque d’hygiène et en ce moment au manque d’eau, mais d’autres pathologies sont directement des maladies liées à l’eau.
La plus emblématique est évidemment le choléra, dont la dernière épidémie à Mayotte remonte à l’an 2000, avec 10 personnes contaminées. La maladie est due à une bactérie particulièrement violente qui peut causer la mort dans plus de la moitié des cas, en l’absence de traitement.

En 2001, une campagne de sensibilisation et de vaccination de toute la population avait été menée, des programmes d’amélioration de l’accès à l’eau décidés: c’était, par exemple, l’installation de 80 bornes fontaines monétiques. 2.300 latrines sèches devaient aussi être construites… mais elles ne l’ont jamais été.
Les mesures réalisées avaient cependant porté leur fruit. En 2007, date de la dernière épidémie de choléra d’ampleur dans la région, Mayotte avait été épargnée.
L’omniprésence de l’hépatite A
Mais d’autres maladies sont en revanche bien présentes chez nous. C’est le cas de l’hépatite A, elle aussi transmise par des eaux souillées. L’infection est très fréquente à Mayotte et particulièrement chez les jeunes: en 2015, les analyses de sang effectuées sur 630 jeunes du BSMA laissaient apparaître que 90% d’entre eux avaient déjà été en contact avec le virus, sans pour autant développer la maladie.
En 2016, il y a eu 21 cas officiellement diagnostiqués à Mayotte, en nette baisse depuis quelques années. On en dénombrait en effet 74 en 2014 et 94 en 2012.
Augmentation de la fièvre typhoïde
La fièvre typhoïde fait également partie de ces maladies liées à l’eau. La moitié des malades concernés sont des enfants de moins de 15 ans et près de la moitié d’entre eux sont hospitalisés.
Mayotte est une zone endémique de la maladie, et les choses ne vont pas en s’améliorant. Un pic a été enregistré en 2015 avec 45 cas, suivi d’une quarantaine de nouveaux malades en 2016.
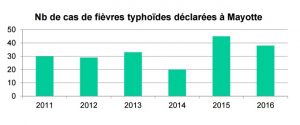
La fièvre typhoïde est causée par une bactérie de la famille des salmonelles, via des aliments souillés par de l’eau ou des mains sales. Partout dans le monde, la maladie concerne généralement les quartiers précaires et Mayotte n’échappe pas à la règle. Ainsi, 17 cas ont été détectés dans le village de Longoni de mars à septembre 2016. Parmi eux, des personnes qui utilisaient l’eau de la rivière voire l’eau de pluie. De même, des cas sont diagnostiqués chaque année dans les bangas de Kawéni.
Renforcer la surveillance
A chaque fois, l’ARS tente de répondre. Elle organise des opérations d’éducation à la santé, parfois des campagnes de vaccination ou des installations de nouvelles bornes fontaines d’eau potable.
Le problème est que nous disposons d’un système de surveillance très partiel de toutes ces maladies.
Il n’existe pas de «surveillance syndromique» dans les urgences des 4 hôpitaux périphériques et dans les dispensaires, indiquait l’ARS en novembre dernier. L’Agence n’est pas non plus en mesure d’identifier des cas groupés de maladies diarrhéiques.

Au mois de novembre dernier, l’ARS estimait qu’un «renforcement de la surveillance» devait être mis en œuvre en 2017 dans les quartiers de grande précarité soumis aux coupures d’eau… On ne sait pas si l’ampleur de la crise qui affecte à l’heure actuelle les 8 communes du sud ne l’aura pas prise de court.
Un enjeu pour le futur
L’enjeu est pourtant de taille. A Mayotte, 28% des foyers n’ont pas accès à l’eau courante en temps normal, et l’accroissement des branchements au service ne suit pas la démographie. Le taux de raccordement est passé de 69% en 2008 à 66% en 2012. Il pourrait même baisser à 57% en 2020, selon le SIEAM.
Cela signifie qu’une partie de la population va continuer à utiliser les eaux des rivières pour laver son linge, abreuver le bétail, laver sa voiture ou préparer les repas. Le taux de contamination de nos rivières peut pourtant atteindre des sommets. La crise de l’eau que nous vivons est donc l’occasion de prendre conscience que la population de Mayotte sera encore et toujours exposée aux maladies hydriques dans les années à venir.
RR
www.jdm2021.alter6.com


















Comments are closed.